
В настоящее время, согласно Государственного доклада «О состоянии санитарно-эпидемиологического благополучия населения в Российской Федерации в 2016 году», Москва, 2017, уровень профессиональной заболеваемости в Российской Федерации остается достаточно высоким, так в 2016 году он составил 1,47 на 10 000 работников (2015 г. — 1,65; 2014 г. — 1,74). Число зарегистрированных случаев профессиональной патологии составило 6545 (2014 г. — 7 891, 2015 г. — 7410). Число пострадавших работников вследствие профессионального заболевания (отравления) составило 5 520 (2014 г. — 6 718; 2015 г. — 6 334) [3]. Неблагоприятные условия труда, которые представляют наибольший риск утраты профессиональной трудоспособности, отмечаются на ряде предприятий металлургии, машиностроения и судостроения, строительной индустрии, сельского хозяйства, транспорта, по добыче полезных ископаемых, по производству строительных материалов. Так по данным Росстата, численность работников, осуществляющих деятельность по добыче полезных ископаемых, в обрабатывающих производствах, в строительстве, на транспорте и в связи составляла на конец 2013 года 3,36 млн. человек, из них 1,12 млн. чел., или 39,2% были заняты в условиях, не отвечающих гигиеническим нормативам условий труда [1].
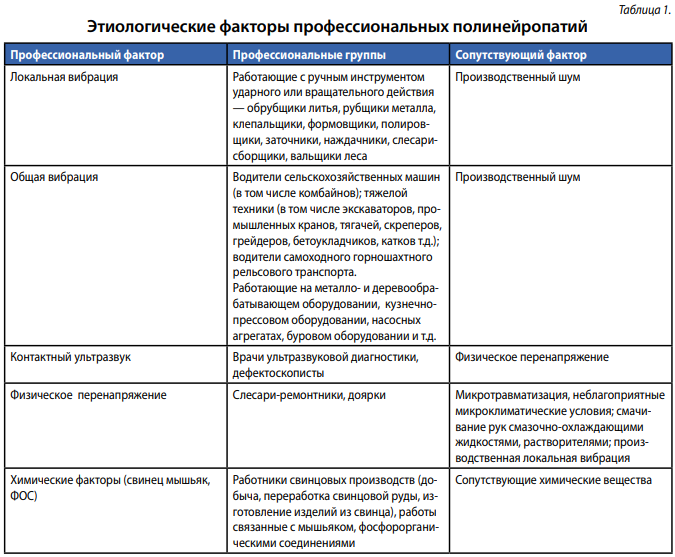
Значительное место среди данных поражений занимают полинейропатии профессионального генеза, развитие которых может быть связано с воздействием вибрации (как локальной, так и общей), контактного ультразвука, функционального перенапряжения, воздействия различных химических веществ [2–4].
Клиническая картина
Профессиональная полинейропатия от воздействия локальной вибрации обычно протекает совместно с периферическим ангиодистоническим синдромом, который входит в симптомокомплекс данного заболевания. Характерны ноющие, ломящие, тянущие боли в конечностях, беспокоящие больше по ночам или во время отдыха. Часто боли сопровождаются парестезиями (особенно в виде неприятного ощущения ползания мурашек), повышенной зябкостью кистей. При наличии периферического ангиодистонического синдрома характерны жалобы на внезапно возникающие приступы побеления пальцев на левой руке (обрубщики, рубщики и т.д.) или на обеих руках (полировщики, наждачники и др.). Приступы побеления пальцев чаще наблюдаются при мытье рук холодной водой или при общем охлаждении организма. Кроме того характерны жалобы на общее недомогание, головные боли без точной локализации, головокружение, плохой сон, повышенная раздражительность. При прогрессировании заболевания развиваются выраженные вазомоторные и трофические нарушения. Периферические ангиоспазмы становятся частыми. Нарастает интенсивность расстройств чувствительности, парестезий и болевых ощущений. Резко снижена вибрационная чувствительность, гипестезия имеет сегментарный характер. Выражены симптомы астенизации.
Вегетативно-сенсорная полинейропатия конечностей от воздействия общей вибрации протекает как правило совместно с церебрально-периферическим ангиодистоническим синдромом, вегетативно-вестибулярным синдромом, полирадикулярных нарушений, функциональными нарушениями со стороны центральной нервной системы. При более выраженных проявлениях болезни возможно развитие сенсомоторной полинейропатии с признаками дисциркуляторной энцефалопатии или диэнцефальной патологии.
Наиболее типичным для патологического действия ультразвука является развитие периферических вегетативно-сосудистых расстройств, чувствительных нарушений — синдромов ангиодистонического и вегетативно-сенсорной полинейропатии. Через несколько лет от начала работы (3–5) появляются жалобы на онемение пальцев рук, парастезии в них, повышенную чувствительность рук к холоду. При осмотре обращает на себя внимание мраморность, цианоз, иногда бледность кистей, они холодные и влажные на ощупь. При продолжении работы развиваются более выраженные изменения. Формируется синдром вегетативно-чувствительного полинейрита, иногда и вегетомиофасцита предплечий, отмечается снижение болевой чувствительности на руках по полинейритическому типу в виде «коротких перчаток», позднее — «высокие перчатки», пастозность кистей, может быть ломкость ногтей, сглаженность кожного рисунка. В мышцах-разгибателях предплечий могут обнаруживаться болезненные мышечные тяжи. Повышаются пороги вибрационной чувствительности. При многолетнем контакте с ультразвуком описаны и сенсомоторные полинейропатии (снижение мышечной силы и гипотрофия мышц кистей), остеопороз, остеосклероз дистальных отделов фаланг кистей рук Считается, что в развитии моторных и трофических изменений у стажированных работников имеет значение сочетанное воздействие контактного ультразвука и статического мышечного напряжения.. Описанные изменения у стажированных работников нередко сопровождаются неврастеническим синдромом, нарушением сердечного ритма, приглушенностью сердечных тонов, нейроциркуляторной дистонией по гипотоническому типу.
Вегетативно-сенсорная полинейропатия от физического перенапряжения верхних конечностей наиболее часто встречаются в профессиях, где существенное мышечное напряжение комбинируется с усиленной местной травматизацией чувствительных нервных окончаний кожи ладоней и пальцев (резкое давление на ограниченный участок кожи, трение, удары). Эта форма встречается в различных профессиональных группах: слесари, доярки и т.д. Кроме функционального перенапряжения, сопутствующими факторами способствующими развитию вегетативно-сенсорной полинейропатии в данных профессиональных группах являются неблагоприятные микроклиматические условия; смачивание рук смазочно-охлаждающими жидкостями, растворителями; производственная локальная вибрация. Клинические проявления характеризуются болями, парестезиями, онемением, ощущением холода, спазмами мышц. Определяются цианоз, гиперемия кистей, гипергидроз, иногда гипогидроз ладоней, побеление и напряжение кончиков пальцев. При микротравматизации и длительном воздействии факторов присоединяется миодистрофический компонент. Больные жалуются на боли в кистях, предплечьях, глухого, неопределенного, «тоскующего» характера, и парестезии в руках. К утру руки отекают, совсем «деревенеют», «все валится из рук». Начинать работу совсем тяжело, инструмент не держится в руках, «руки не слушаются». При этом работа приносит облегчение: через час-два работы «руки расходятся» и рабочий работает в нормальном либо даже завышенном темпе, стремясь наверстать упущенное время. Вечером же, по окончании рабочего дня, все явления возобновляются.
Свинцовая полинейропатия
Свинцовая полинейропатия морфологически характеризуется сегментарной демиелинизацией и дегенерацией аксонов периферических нервов. Вопрос преобладания данных процессов остается спорным. Клинически проявляется хронической двигательной невропатией, моторными дефектами, обычно асимметричными. В верхних конечностях поражается лучевой нерв («свисающая кисть») и, в нижних — малоберцовый нерв («свисающая стопа»). Чувствительные расстройства незначительные. Сенсорная форма встречается при латентном и умеренно выраженном отравлении. Возможны болевой синдром, дистальная вегетативная дисфункция. Свинец попадает в организм через дыхательные пути или ЖКТ и депонируется в костях и печени. Возникают повышенная утомляемость, вялость, раздражительность, снижение внимания и памяти, «тупая» головная боль, легкая пирамидная и экстрапирамидная симптоматика (симптомы свинцовой энцефалопатии); резкая анемия; спастический колит; боли в руках и ногах; дрожание пальцев кисти; «петушиная походка»; «свисающая кисть» (свидетельство поражения лучевого и малоберцового нервов). Прогноз относительно благоприятный. Обязательным условием является прекращение контакта со свинцом.
Мышьяковая полинейропатия
Источник заболевания — инсектициды, содержащие мышьяк, медицинские препараты, красители (в последнее время с лечебной целью или в качестве красителя мышьяк не применяется). Профессиональная интоксикация возможна у плавильщиков (протекает мягко). Однократное воздействие большой дозы ведет к сосудистой гипотензии, рвоте, нарушению сознания, возможно корсаковского типа. Если больной выживает, после латентного периода в 2–3 недели развивается полинейропатия. Мышечная слабость вариабельна, преобладает в ногах. При повторных воздействиях небольших количеств мышьяка развивается дистальная симметричная сенсомоторная полинейропатия, при которой доминируют боли и нарушения чувствительности. При хронической интоксикации желудочно-кишечные расстройства, обычно, отсутствуют, но часто наблюдается гиперсаливация. Отмечаются сосудистые и трофические расстройства: высыпания, пигментация, шелушение, поперечные белые полосы на ногтях (полосы Месса), гиперкератоз на ладонях и подошвах, пигментация бляшками в виде дождевых капель на животе. В связи со снижением глубокой чувствительности развивается атаксия (мышьяковый псевдотабес). Течение хроническое, восстановление длится многие месяцы. Диагностика основана на выявлении мышьяка в моче (выше 25 мкг/сут), волосах и ногтях (больше 1 мкг/г).
Полинейропатия при отравлениях ФОС
Фосфорорганические соединения (ФОС) широко используются в качестве инсектицидов, пластификаторов, смазочных масел. Они являются стойкими ингибиторами холинэстеразы в вегетативных узлах, окончаниях парасимпатических нервов, в нервно-мышечных синапсах. Острое отравление течет как холинэргический криз: гиперсаливация, потливость, миоз, кишечные колики, рвота, диарея, головная боль, фасцикуляции, недержание мочи, бронхоспазм, судороги, депрессия дыхания, кома, в тяжелых случаях смерть. Необходимо отметить, что только инсектициды вызывают при своем применении периферические невропатии. Иногда случаи полинейропатии отмечаются после суицидальных попыток при приеме трихлорфона. Спустя несколько дней после купирования отравления развивается дистальная сенсомоторная полинейропатия с выраженным преобладанием двигательных дефектов, наличием пирамидных знаков вследствие поражения не только периферических нервов, но и ЦНС (передние рога, двигательные ядра ствола, задние канатики, корково-спинно-мозговые пути). Параличи восстанавливаются плохо.

Диагностика
Профессиональные полинейриты, согласно Перечню профессиональных заболеваний, утвержденному приказом №417н Министерства здравоохранения и социального развития РФ от 27.04.2012 «Об утверждении перечня профессиональных заболеваний») может развиваться при выполнении работ, связанных с с воздействием локальной или общей вибрации, контактного ультразвука, физического перенапряжения, химических веществ (свинца, мышьяка, ФОС) и других вредных производственных факторов. Диагноз устанавливают на основании данных анамнеза, предметного анализа санитарно-гигиенической характеристики условий труда. При сборе анамнеза, для проведения дифференциального диагноза для установления профессионального или непрофессионального генеза полинейропатии обращается внимание на предшествующее работу в контакте с вредными производственными факторами (общая или локальная вибрация, ультразвук, физическое перенапряжение, химические вещества), прием лекарственных препаратов, перенесенные инфекционные или соматические заболевания, особенности питания, семейный анамнез. Ввиду высокой распространенности алкогольной полинейропатии необходимо особое внимание уделить свидетельствам хронической алкогольной интоксикации [5]. Также необходимо тщательное объективное обследование больного с использованием клинико-физиологических и лабораторных методов. Это особенно важно как при выявлении самых ранних стадий заболевания, функционально компенсированных, «абортивных» форм, так и для выяснения функциональных возможностей организма.
Кроме того для рациональной диагностики профессиональной полинейропатии необходимы:
1. Неврологический осмотр пациента предусматривает как выявление симптомов, характерных для полинеsропатий, так и выделение ведущей формы данной патологии. Среди проявлений полинеdропатий принято выделять моторные, сенсорные и вегетативные группы признаков. При этом каждая из этих групп может проявляться как негативными, так и позитивными симптомами. В ходе неврологического осмотра при неясном характере полинейропатии необходима пальпация доступных нервных стволов. Их утолщение может быть свидетельством специфических видов полинейропатий (при лепре, саркоидозе, болезни Рефсума и т.д.) [4].
2. Электронейромиография (для дифференциальной диагностики важна скорость проведения импульса) ЭНМГ является одним из наиболее чувствительных методов диагностики полинеdропатий и помогает выявить даже субклинические формы. В то же время этот метод исследования определяет неспецифические изменения и не может быть единственным при выставлении нозологического диагноза. Стимуляционная ЭНМГ позволяет оценить скорость и качество проведения импульсов по сенсорным и моторным волокнам периферических нервов, что необходимо для определения уровня и характера (аксонопатии или демиелинизации) поражения. При интерпретации данных электронейромиографии при вибрационном генезе полинейропатии учитывается форма мышечной активности, исходное функциональное состояние нервно-мышечного аппарата (электромиограмма покоя), особенности биоэлектрической активности различных мышечных групп. В заключение отмечаются отклонения от нормы, локализация отклонений, изменения возбудимости и функциональной подвижности сенсомоторной системы, характер координационных отношений мышечных групп [6].
3. Дополнительные методы исследования (клинический и биохимический анализы крови, рентгенография органов грудной клетки, УЗИ внутренних органов).
4. Рентгенография кистей, стоп, компьютерная денситометрия (позволяют своевременно выявить явления остеопороза, характерные для длительного вибрационного воздействия, тяжелых форм заболевания).
5. Исследование цереброспинальной жидкости (имеет значение при полинейропатии Гийена — Барре). Исследование цереброспинальной жидкости вынесено отдельным пунктом в алгоритме обследования, поскольку ее проведение показано при подозрении на демиелинизирующую полинейропатию, острую или хроническую, а также при поиске инфекционных агентов или неопластического процесса.
6. Биопсия кожного нерва (для исключения амилоидоза, саркоидоза).
Последний пункт предложенного алгоритма — биопсию нервов также нецелесообразно рекомендовать в качестве рутинного метода исследования. Однако она входит в перечень общих клинических критериев диагностики периферических невропатий и может быть использована при необходимости подтверждения диагноза некоторых форм наследственных полинейропатий, поражения периферической нервной системы при амилоидозе, лепре, саркоидозе и т.д. Инвазивность, количество осложнений и побочных явлений при проведении биопсии служат существенными ограничивающими факторами проведения данной процедуры.
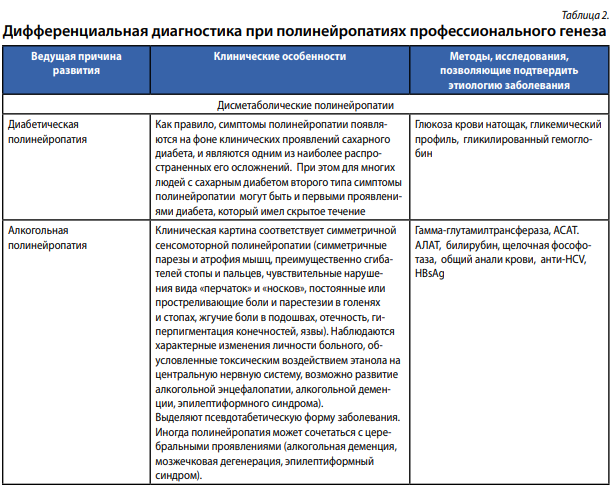
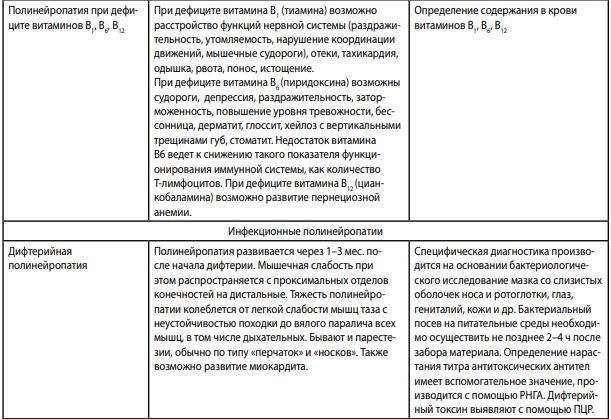
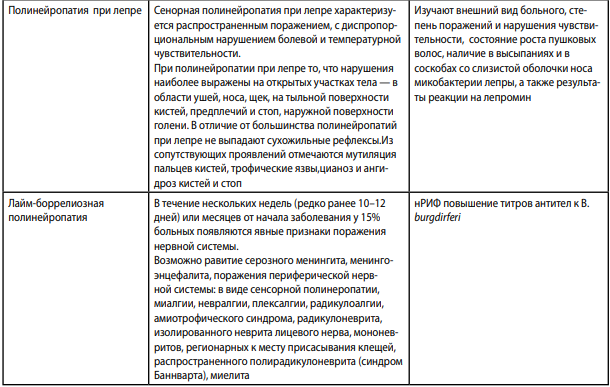
Дифференциальный диагноз
Дифференцировать профессиональные полинейриты необходимо как от полинейритов другой этиологии, не связанных с воздействием профессиональных вредностей.

Лечение
Основными принципами лечения профессиональных полинейропатий являются этиологический, патогенетический и симптоматический [7,8,9]. Соблюдение этиологического принципа заключается в том, что при любых степенях развития профессиональных полинейропатий необходимо временное или постоянное исключение воздействия на организм неблагоприятных профессиональных факторов, таких как локальная и общая вибрация, контактный ультразвук, значительное физическое напряжение конечностей, подъём и переноска тяжестей, охлаждение, воздействие шума и т.д. [2,3].
При профессиональных полинейропатиях, обусловленных воздействием локальной или общей вибрации, протекающей с преимущественными нейрососудистыми расстройствами, в случае появления болей рекомендуется сочетанное применение ганглиоблокирующих веществ с малыми дозами центральных холинолитиков и сосудорасширяющих средств (никотиновая кислота, но-шпа, новокаин). Трентал принимают по 2 драже (0,2 г) 3 раза в день после еды. С успехом применяются галидор — по 2 таблетки (200 мг) 3 раза в день, курс 16 дней; но-шпа (0,02 г)-по 2 таблетки 3 раза в день; курс 16-20 дней. Из антиадренергических веществ рекомендуется метилдофа по 0,25 г 2 раза в день; курс 15–20 дней под контролем артериального давления.
Для лечения астеноневротического синдрома используют общепринятые седативные и общеукрепляющие средства, а также биогенные стимуляторы (алоэ, глутаминовая кислота — по 0,25 г 3 раза в день в течение 1 мес.). Из общеукрепляющих медикаментозных средств эффективно введение 40% раствора глюкозы или глюконата кальция, хлорида кальция, небольших доз брома, кофеина. Особое внимание следует уделять активной витаминотерапии (витамины группы В), препаратам метаболического действия.

Физиотерапия и лечебная физкультура
Из физических методов лечения при профессиональных полинейропатиях наиболее ярко выраженный эффект даёт применение электрофореза различных лекарственных веществ. Оба фактора—электрический и фармакологический, действуя на организм одновременно, вызывает не только общую, но и специфическую для каждого лекарственного вещества ответную реакцию. В связи с этим чаще всего применяется электрофорез 5% раствора новокаина или 2% раствора бензогексония на кисти рук или на воротниковую зону. При выраженных сосудистых нарушениях рекомендуются ионные воротники (новокаиновый, кальциевый, бромистый). Концентрация лекарственных растворов должна быть не более 5% для новокаина и 2% для раствора бромида натрия. Новокаин, кальций вводит в организм с положительного полюса, бром с отрицательного. Сила тока 10–15 А, длительность воздействия 10–15 мин., процедуры проводят через день (15 — на курс лечения).
Назначают электрическое поле УВЧ на воротниковую зону в слаботепловой дозе или даже без ощущения тепла в течение 10 мин., через день; 15 процедур на курс лечения. Рекомендуется также проведение общего ультрафиолетового облучения малыми и субэритемными дозами, начиная с ¼ биодозы. Дозировка каждые 2 дня может быть увеличена на ¼ биодозы и постепенно доведена до 2–3 биодоз на воротниковую зону. При наличии вегетативного полинейрита или вегетомиофасцита назначают двух- или четырёхкамерные ванны (температура воды 36–37 °С) с предварительным нанесением 10 % эмульсии нафталанской нефти на конечности; на курс лечения 14–15 процедур через день или с перерывом на один день после двух процедур. В случаях поражения опорно-двигательного аппарата рекомендуются грязевые аппликации при температуре не выше 38–40 °С по рефлекторно-сегментарной методике, парафиновые аппликации температуры 52–55 °С, озокеритовые — при температуре 40–45 °С. При нейрососудистых расстройствах грязевые аппликации не рекомендуются, так как они могут приводить к отрицательным результатам [10,11].
Хороший терапевтический результат при профессиональных полинейропатиях отмечается при применении бальнеологических мероприятий: сероводородных, радоновых, кислородных, озотно-термальных ванн при температуре не выше 37 °С и продолжительностью не более 10–15 мин. При осуществлении комплексной терапии большое значение придаётся лечебной гимнастике, массажу рук и воротниковой зоны, ежедневно гидропроцедурам с самомассажем, климатолечением (аэротерапия, воздушные ванны, гелиотерапия).
При полинейропатиях вибрационного генеза может быть использован электросон в добавление к сероводородным ванным. Следует отметить, что лечебная физкультура при вибрационных полинейропатиях важна, прежде всего, с позиции сохранения функциональных возможностей конечностей, их объема движений, за счет сохранения и улучшения кровотока, а также косвенной стимуляции регенеративных процессов в нервных окончаниях [11].

Экспертиза связи заболевания с профессией при профессиональных полинейропатиях
Порядок установления связи заболевания с профессией при профессиональных полинейропатиях базируется на Постановлении Правительства Российской Федерации от 15.12.2000 N 967 (ред. от 24.12.2014) «Об утверждении Положения о расследовании и учете профессиональных заболеваний») [12]. При установлении предварительного диагноза профессиональной полинейропатии «извещение об установлении предварительного диагноза острого или хронического профессионального заболевания» у работника в 3-дневный срок направляется в территориальный отдел Управления Роспотребнадзора, который в 2-недельный срок со дня получения извещения представляет в медицинскую организацию санитарно-гигиеническую характеристику условий труда работника. В заключительной части санитарно-гигиенической характеристики обязательно должно иметься заключение об условиях труда работника с отнесением их к одному из классов по условиям труда — оптимальному, допустимому или вредному той или иной степени вредности. Заключение дается в соответствии с «Р 2.2.2006-05. Руководство по гигиенической оценке факторов рабочей среды и трудового процесса. Критерии и классификация условий труда» (утв. Главным государственным санитарным врачом РФ 29.07.2005)[13].
Экспертиза профессиональной пригодности при профессиональных полинейропатиях
Экспертиза профессиональной пригодности проводится в соответствии с Приказом № 282н Министерства здравоохранения Российской Федерации №282н от 05.05.2016 г. «Об утверждении порядка проведения экспертизы профессиональной пригодности и формы медицинского заключения о пригодности и формы медицинского заключения о пригодности или непригодности к выполнению отдельных видов работ» [14].
Экспертиза профессиональной пригодности больных при наличии профессиональной полинейропатии проводится по результатам предварительных и периодических медицинских осмотров, а также может проводится при наличии соответствующего направления при обследовании больных в отделениях и центрах профессиональной патологии. Согласно действующему в настоящее время приказу № 302н МЗ и СР РФ от 12.04.2011 года «Об утверждении перечней вредных и (или) опасных производственных факторов и работ, при выполнении которых проводятся обязательные предварительные и периодические медицинские осмотры (обследования), и Порядка проведения обязательных предварительных и периодических медицинских осмотров (обследований) работников, занятых на тяжелых работах и на работах с вредными и (или) опасными условиями труда»[15] больным с профессиональными полинейропатиями устанавливаются противопоказания для работы в условиях воздействия вибрации, микротравматизации конечностей, охлаждающего микроклимата, тяжести и напряженности физического труда.
Медико-социальная экспертиза при профессиональных полинейропатиях
После проведения экспертизы связи заболевания с профессией при профессиональных полинейропатиях направляется на медико-социальную экспертизу. Бюро МСЭ, как правило, признает больного нетрудоспособным в своей профессии, определяется степень утраты профессиональной трудоспособности, уровень которой зависит от выраженности патологии, квалификации, специальной подготовки, а при наличии медицинских оснований определяется также группа инвалидности. Определяется нуждаемость в реабилитационных мероприятиях (реабилитационное, санаторно-курортное лечение, обеспечении лекарственными средствами для лечения профессиональной полинейропатии, нуждаемости в профессиональном переобучении. При этом все соответствующие расходы покрывает Фонд социального страхования.
Порядок установления учреждениями медико-социальной экспертизы (МСЭ) степени утраты профессиональной трудоспособности лицами, получившими повреждение здоровья в результате несчастных случаев на производстве и профессиональных заболеваний определен в Постановлении Правительства РФ от 16.10.2000 N 789 (ред. От 25.03.2013) «Об утверждении Правил установления степени утраты профессиональной трудоспособности в результате несчастных случаев на производстве и профессиональных заболеваний» [16]. Вопросами экспертизы трудоспособности и трудоустройства занимаются бюро МСЭ.
Критерии для установления инвалидности определяются согласно Приказа № 1024н Министерства труда и социальной защиты РФ от 17 декабря 2015 г. «О классификациях и критериях, используемых при осуществлении медико-социальной экспертизы граждан федеральными государственными учреждениями медико-социальной экспертизы» (с изменениями и дополнениями от 05.06.2016) [17].
Критерием для установления инвалидности является нарушение здоровья со II и более выраженной степенью выраженности стойких нарушений функций организма человека (в диапазоне от 40 до 100%), обусловленное заболеваниями, последствиями травм или дефектами, приводящее к ограничению 2 или 3 степени выраженности одной из основных категорий жизнедеятельности человека или 1 степени выраженности ограничений двух и более категорий жизнедеятельности человека в их различных сочетаниях, определяющих необходимость его социальной защиты [17].
Критерием для установления первой группы инвалидности является нарушение здоровья человека с IV степенью выраженности стойких нарушений функций организма человека (в диапазоне от 90 до 100%), обусловленное заболеваниями, последствиями травм или дефектами. Критерием для установления второй группы инвалидности является нарушение здоровья человека с III степенью выраженности стойких нарушений функций организма (в диапазоне от 70 до 80%, обусловленное заболеваниями, последствиями травм или дефектами. Критерием для установления третьей группы инвалидности является нарушение здоровья человека со II степенью выраженности стойких нарушений функций организма (в диапазоне от 40 до 60 %), обусловленное заболеваниями, последствиями травм или дефектами иммунитета, наличие осложнений.

Профилактика
Основной профилактики профессиональных полинейропатий является максимально возможное снижение действия вредных производственных факторов на организм (меры санитарно-технического, санитарно-гигиенического и медицинского характера). С целью предупреждения развития профессиональных полинейропатий необходимо создание оборудования, механизмов и транспортных средств, соответствующих санитарно-гигиеническим стандартам и санитарно-техническим стандартам. В целях профилактики неблагоприятного воздействия локальной и общей вибрации, работающие также должны использовать средства индивидуальной защиты: рукавицы или перчатки (меры санитарно-гигиенического характера), при воздействии контактного ультразвука — перчатки, при воздействии факторов химической природы — респираторы и другие средства индивидуальной защиты органов дыхания.
К мерам медицинского характера относятся предварительные и периодические медицинские осмотры (с выявлением медицинских противопоказаний для работы в условиях воздействия вредного фактора, выявления признаков профессиональных полинейропатий). В первичной профилактике ведущая роль принадлежит экспертизе профпригодности (предварительному и периодическим медицинским осмотрам) — соблюдению медицинских регламентов допуска к работе в соответствии с приказом Приказом МЗ и СР РФ от 12.04.2011 № 302н «Об утверждении перечней вредных и (или) опасных производственных факторов и работ, при выполнении которых проводятся предварительные и периодические медицинские осмотры (обследования), и Порядка проведения предварительных и периодических медицинских осмотров (обследований) работников, занятых на тяжелых работах и на работах с вредными и (или) опасными условиями труда»[15] В качестве основных противопоказаний при приеме на работу, связанную с напряжением конечностей и позвоночника, являются хронические заболевания периферической нервной системы, облитерирующий эндартериит, синдром и болезнь Рейно, периферические сосудистые ангиоспазмы. Так противопоказаниями для приема на работу, связанную с воздействием вибрации, ультразвука являются эндокринные заболевания, поражения вестибулярного и слухового аппарата, заболевания сердечно-сосудистой системы, нервной системы, желудочно-кишечного тракта.
К мерам медицинского характера, направленным на профилактику профессиональных полинейропатий, также относятся регламентированные перерывы, внутрисменные физиотерапевтические процедуры, санаторное лечение. Так следует делать 10-минутные перерывы после каждого часа работы; обязателен обеденный перерыв, а также необходимы два перерыва для проведения комплекса производственной гимнастики и физиотерапевтических процедур (на 20 мин. через 2 ч после начала смены и на 30 мин. через 2 ч после обеденного перерыва). Так продолжительность одноразового непрерывного воздействия вибрации не должно превышать 15–20 мин., суммарное время контакта с вибрацией — 2/3 всего рабочего времени. После окончания работы рекомендуются физиотерапевтические процедуры: прием душа (веерный или типа Шарко), теплые ванны для рук, массаж верхних конечностей.


