Введение
Согласно данным фонда Организации Объединенных Наций, ежедневно население планеты увеличивается на 250 тыс. человек, при этом самая быстрорастущая категория населения — люди в возрасте старше 65 лет [1]. Соразмерно с возрастающим количеством людей старшей возрастной группы увеличивается число сердечно-сосудистых заболеваний (ССЗ), а также количество выполняемых хирургических операций. Существует научный консенсус в отношении того, что ожирение увеличивает риск ССЗ, а избыточная масса тела связана с негативным влиянием на гемодинамику, морфологию сердца и функцию желудочков и даже «метаболически здоровые люди» с ожирением имеют более высокий риск развития ишемической болезни сердца [2, 3]. Однако недавние эпидемиологические данные и многочисленные исследования показали, что люди с избыточным весом и ожирением легкой степени с установленными ССЗ, по-видимому, имеют более благоприятный прогноз хирургического лечения (более низкий риск развития послеоперационных осложнений, лучшие показатели краткосрочной и долгосрочной выживаемости).
Материалы и методы
На базе ФГБУ «Национальный медицинский центр высоких медицинских технологий — Центральный военный клинический госпиталь имени А.А. Вишневского» Министерства обороны Российской Федерации (г. Красногорск) было проведено одноцентровое проспективное исследование, включившее 117 пациентов, которым после комплексного обследования была выполнена КЭЭ. Исследование проводилось в период с 2020 по 2021 г. среди пациентов, проходящих стационарный курс обследования и лечения. Группа исследования представлена: мужчины (n=85) — 72,6%, женщины (n=32) — 27,4%; возраст составлял от 54 до 85 лет.
Всем участникам исследования были проведены: подробный клинический осмотр, сбор жалоб и данных анамнеза, исследование неврологического статуса, нейропсихологическое (использовались шкала оценки когнитивных функций MoCA и батарея лобной дисфункции FAB) и психометрическое тестирование (госпитальная шкала тревоги и депрессии (HADS), оценка показателей и результатов выполненных лабораторно-инструментальных методов исследования. В пред- и послеоперационном периоде выполнялось стандартное лабораторное исследование состава и биохимических показателей крови, системы гомеостаза, с последующей клинической интерпретацией полученных параметров. В предоперационном периоде всем пациентам выполнялось ультразвуковое дуплексное сканирование сонных артерий на аппарате VIVID e95 (компания GE) с оценкой проходимости и изменений сосудистого русла, диаметра кровеносного сосуда, толщины комплекса «интима-медиа». Все операции проводились с применением многокомпонентной общей анестезии в сочетании со вспомогательной вентиляцией легких. Продолжительность КЭЭ в среднем составила 75 [60; 80] минут со средним временем пережатия сонных артерий 15 [12; 19] минут, длительность искусственной вентиляции легких в среднем составляла 115 [95; 130] минут. В послеоперационном периоде, по результатам данных обследования, были определены две основные группы пациентов: группа 1 — пациенты с диагностированной ПОМД (n=56); группа 2 — пациенты без признаков ПОМД (n=61). Основные клинические типы ПОМД были представлены периоперационным инсультом (ПИ), симптоматическим делирием раннего послеоперационного периода (СДРПП) и отсроченными когнитивными нарушениями (ОКН), в отношении которых проводился анализ факторов риска периоперационного периода. ПИ и СДРПП относятся к острым формам ПОМД, в отличие от ОКН, и преимущественно имеют схожие факторы риска развития послеоперационных осложнений.
Полученные данные были проанализированы с описанием распределения изучаемых параметров в исследуемых группах, параметрической и непараметрической оценкой значимости различия между качественными и количественными показателями в исследуемых группах, оценкой связи между показателями.
Для оценки диагностической значимости количественных признаков при прогнозировании определенного исхода использовался метод анализа ROC-кривых. Разделяющее значение количественного признака в точке отсечения определялось наивысшим значением индекса Юдена.
Статистически значимыми принимались значения при p<0,05. Для статистического анализа использовался пакет программ SPSS for Mac v.23 (IBM).
Результаты
Было оценено распределение пациентов с проявлениями ПОМД по полу и возрасту. С увеличением возраста пациентов отмечено повышение вероятности развития ПОМД. Самый высокий процент верификации ПОМД выявлен в группе пациентов «75 лет и более» — 27 (65,9%) из 41 случая, таким образом, риск развития осложнений был выше в 3,1 раза (ОШ 3,13; 95% ДИ 1,41-6,92; p=0,004) (табл. 1).
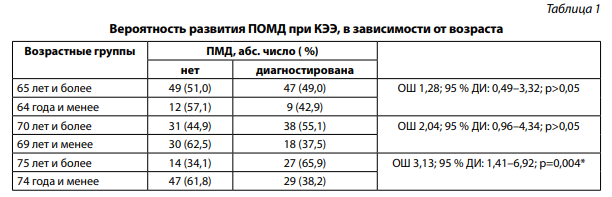
* — различия показателей статистически значимы (p<0,05).
Среди обследованных пациентов с развившейся впоследствии ПОМД (n=56), средний показатель ИМТ в предоперационном периоде составил 26,1 кг/м2 [24,3; 29,3], средний показатель ИМТ пациентов без ПОМД (n=61) составил 28,4 кг/м2 [26,0; 32,3], при сравнении были выявлены значимые различия (p=0,01) (табл. 2).
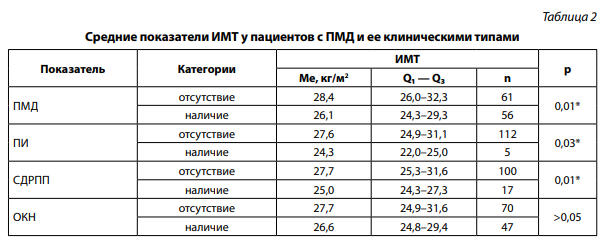
* — различия показателей статистически значимы (p<0,05).
При анализе предоперационных факторов риска развития ПОМД после проведенной КЭЭ выявлены статистически значимые отклонения для ПИ и СДРПП.
Средний возраст пациентов с развившимся ПИ составил 76±6 (67-85) лет, что было выше в сравнении с пациентами без инсульта, средний возраст которых был 71±7 (70-73) лет. При оценке ИМТ пациентов с развившимся ПИ средний показатель составил 24,3 кг/м2, среди пациентов без ПИ — 27,6 кг/м2. ROC-анализ влияния показателей ИМТ на риск развития ПИ продемонстрировал увеличение вероятности развития инсульта при снижении ИМТ (площадь под ROC-кривой 0,79±0,08 с 95% ДИ: 0,64–0,95; p=0,03) (рис. 1).
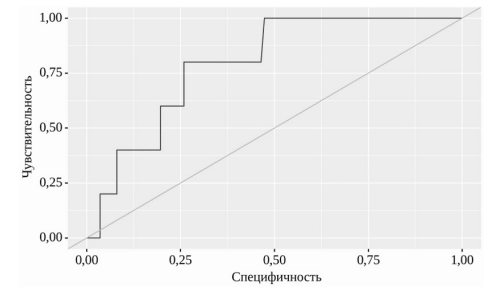
Рис. 1. ROC-кривая, характеризующая зависимость вероятности развития ПИ от показателей ИМТ
Пороговое значение ИМТ у пациентов с развившимся ПИ, в точке cut-off, которому соответствовало наивысшее значение индекса Юдена, составило 25,1 кг/м2 (рис. 2). При значении равном или ниже данного показателя вероятность развития ПИ была выше в 11 раз (95% ДИ: 1,2–106,6; p=0,03).
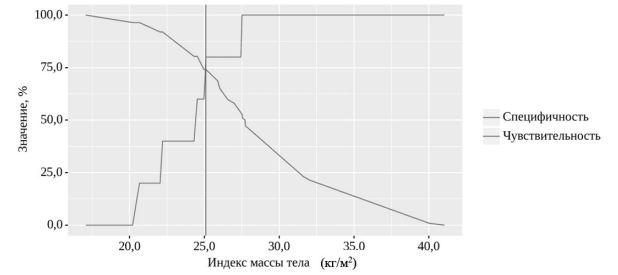
Рис. 2. Чувствительность и специфичность модели зависимости ПИ от показателей ИМТ
СДРПП чаще диагностировали в сочетании с другими клиническими типами ПОМД: в 3 случаях сопровождал ПИ; у 12 пациентов с ОКН. При ROC-анализе вероятности развития СДРПП от показателей ИМТ площадь под ROC-кривой составила 0,69±0,06 (95% ДИ: 0,57–0,81; p=0,01) (рис. 3).
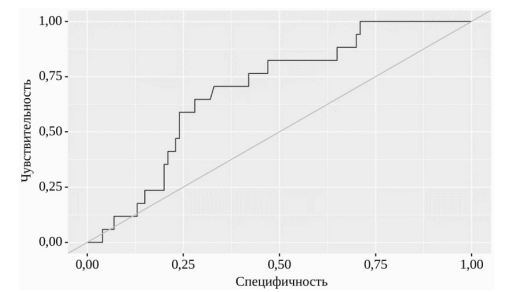
Рис. 3. ROC-кривая, характеризующая вероятность развития СДРПП в зависимости от показателей ИМТ
Средний показатель ИМТ пациентов с развившимся СДРПП составил 25,0 кг/м2, у пациентов без СДРПП — 27,7 кг/м2. Определен пороговый показатель ИМТ — 26,2 кг/м2 (рис. 4), при значении которого или менее шансы развития СДРПП были выше в 3,9 раза (95% ДИ: 1,32–11,47; p=0,001).
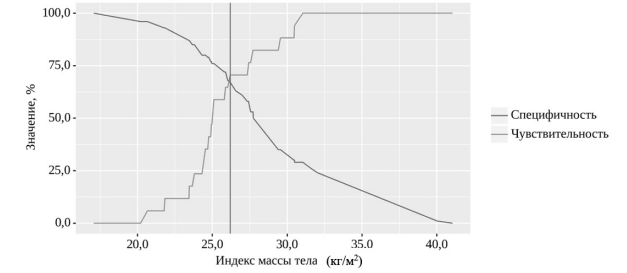
Рис. 4. Чувствительность и специфичность модели зависимости развития СДРПП от пороговых значений ИМТ
Обсуждения
Частыми осложнениями операций, направленных на коррекцию сосудистого русла при атеросклеротическом поражении, остаются такие острые клинические типы ПОМД, как ПИ и СДРПП. Лидирующее место остается за СДРПП, являющимся нежелательным исходом, по разным данным 8–20% операций [4,5] и развивающимся вследствие острого повреждения микроциркуляторного русла головного мозга [6]. Высокая частота встречаемости острых клинических типов ПОМД определяет актуальность выявления факторов риска развития ПИ и СДРПП, что при условии своевременной коррекции позволит снизить количество послеоперационных осложнений. Данные клинические типы ПОМД ассоциируются с отрицательными исходами оперативного вмешательства и увеличением риска смертности.
Увеличение рисков развития острых клинических типов ПОМД после оперативных вмешательств описано в ряде исследований, при этом обращает на себя внимание факт уменьшения их частоты при среднем ИМТ 27 кг/м2 и более. Полученные данные, отражающие связь более низкого ИМТ с повышением риска развития ПИ и СДРПП при КЭЭ, сходны с заключением ряда работ, изучавших факторы риска развития данных форм при других видах операций. Так, при операциях на клапанах сердца СДРПП чаще развивался у пациентов с ИМТ 25,1 кг/м2 и менее [7, 8]. А при абдоминальных операциях у пациентов с развившимся делирием средний предоперационный ИМТ составлял 24–25 кг/м2 [9,10].
Fukuoka et al. (2019) в своем многоцентровом исследовании с участием 1634 пациентов с острым инфарктом миокарда (ОИМ) и первичным чрескожным коронарным вмешательством продемонстрировали, что избыточная масса тела у пациентов старшей возрастной группы с установленными ССЗ, в сравнении с пациентами с нормальным ИМТ, является защитным фактором [11]. В другом многоцентровом проспективном исследовании Bucholz et al. (2016) анализировали когорту пациентов, госпитализированных с ОИМ, чтобы оценить связь более высокого ИМТ с краткосрочной и долгосрочной выживаемостью после ОИМ [12]. Авторы пришли к выводу, что более высокий ИМТ обеспечивает защитное преимущество в течение всей оставшейся жизни у пожилых пациентов с ОИМ. Takagi Н. и Umemoto T. (2016) сообщили, что избыточный вес, но не ожирение, может быть связан с лучшей краткосрочной и долгосрочной выживаемостью после аортокоронарного шунтирования по сравнению с нормальным весом [13]. Таким образом, в отношении пациентов старшей возрастной группы, можно говорить о «парадоксе ожирения» с характерной U-образной кривой наименьших рисков развития послеоперационных осложнений при избыточной массе тела, но закономерном возрастании рисков при недостаточном весе и ожирении 2–3-й степени.
Причины «парадокса ожирения» остаются до конца не ясными и дискутабельными. Отмечено, что снижение ИМТ у пациентов старше 70 лет может сопровождаться такими метаболическими нарушениями, как недостаточность запаса омега-3 и омега-6 жирных кислот и дисфункцией цикла глутамат-глутамин, что повышает уязвимость головного мозга при физическом стрессе и может приводить к развитию острых клинических типов ПОМД при различных видах хирургических операций.
Таким образом, нормальный ИМТ у пациентов старшей возрастной группы с установленными ССЗ, тем более при выполняемых оперативных вмешательствах, может рассматриваться как состояние, способствующее развитию патофизиологических изменений, при которых имеют место различные дегенеративные процессы с внутриклеточным белково-энергетическим дефицитом.
Особую группу составляют пациенты со злокачественными новообразованиями органов желудочно-кишечного тракта, среди которых, напротив, нередко диагностируется синдром кахексии-анорексии, часто ассоциированный с истощением миокарда [14]. Снижение фракции выброса менее 58% оказалось фактором риска развития СДРПП в исследовании по изучению ПОМД у пациентов со злокачественными новообразованиями груди и живота, при этом синдром кахексии-анорексии был диагностирован у 50% пациентов абдоминальной группы и 22 % пациентов торакальной группы [15]. Таким образом, своевременная оценка ИМТ и коррекция нутритивного и соматического статуса пациентов не только в кардио-, но и в онкохирургии может привести к улучшению исходов хирургического лечения.
Выводы
Учитывая данные проведенного и мировых исследований, можно сформулировать несколько важных выводов. Во-первых, нормальный ИМТ у пациентов старшей возрастной группы с установленными ССЗ и запланированным хирургическим вмешательством, преимущественно на сердечно-сосудистой системе, может быть потенциальным фактором риска развития послеоперационных осложнений. Во-вторых, у данной когорты пациентов, возможно потребуется пересмотреть референсные границы ИМТ в целях профилактики развития ПМД и сформировать четкий алгоритм предоперационной подготовки, включающий коррекцию факторов риска.
КОНФЛИКТ ИНТЕРЕСОВ
Авторы заявляют об отсутствии конфликта интересов.
CONFLICT OF INTEREST
The authors declare no conflict of interest.


