Инородные тела (лат. – corpora aliena) желудочно-кишечного тракта (ЖКТ) – это различные предметы, попавшие в него случайно или умышленно либо образовавшиеся в нем [1, 14, 23, 24]. Проблема инородных тел (ИТ) существовала всегда, но пристального внимания к себе не привлекала, т. к. методов диагностики и лечения не существовало до появления рентгенологии и эндоскопии [5, 9, 10].
Чаще всего (до 80% случаев) ИТ проглатывают дети младшего возраста и, как правило, случайно [2, 3, 9]. Среди них преимущественно встречаются пациенты от года до 4 лет – 36%, 4–7 лет – 32%, что связано с привычкой брать в рот различные мелкие предметы (монеты, пуговицы, гайки и др.), старше 7 лет – 22% [3, 12, 15], У взрослых попадание посторонних предметов в просвет желудка нередко обусловлено торопливой едой и проглатыванием больших кусков пищи, иногда содержащей кости [8, 14]. Нередко инородные тела попадают в желудок у лиц, находящихся в бессознательном состоянии или в состоянии опьянения, в результате вредной привычки, а также преднамеренно у психических больных [13, 14, 25]. Довольно часто заглатывают различные мелкие предметы лица некоторых профессий (швеи, сапожники, плотники), имеющие привычку во время работы держать в зубах иголки, булавки, гвозди и др. [8, 9,13]. Иногда здоровые в психическом и соматическом отношении люди проглатывают различные предметы с целью членовредительства [14, 25].
Возможно также образование инородных тел – безоаров в желудке: растительных (фитобезоаров), волосяных (трихобезоаров), жировых (себобезоаров), смоляных (пихсобезоаров) и других, которые нередко вызывают острую кишечную непроходимость [6, 7]. В большинстве наблюдений проглоченные инородные тела проходят через пищеварительный тракт без последствий для здоровья и пациенты наблюдаются амбулаторно. В 10–20% наблюдений ИТ приходится удалять эндоскопическим методом и только 1% детей нуждаются в хирургическом лечении [7, 13, 17]. Поэтому традиционная тактика в отношении пациентов (в первую очередь детей) с инородными телами ЖКТ преимущественно выжидательная и консервативная. Госпитализируют больных, проглотивших остроконечные, крупные (более 5 см) предметы, а также в большом количестве. Клиническая картина при ИТ верхних отделов пищеварительного тракта чрезвычайно разнообразна [4, 16, 17], что зависит от размера, формы и других свойств проглоченного предмета, локализации и длительности пребывания ИТ в пищеварительном тракте. В ряде наблюдений при наличии нескольких ИТ в ЖКТ до манифестации осложнений может полностью отсутствовать какая-либо симптоматика [11, 15]. В то же время, при наличии множественных ИТ в относительно короткие сроки могут развиваться тяжелые осложнения, хотя первые признаки и симптомы могут быть неявными и неспецифичными, что приводит к задержке в диагностике [1, 22]. К ним относятся боли в животе, тошнота, рвота, снижение аппетита, субфебрилитет, диарея или задержка стула [14, 16, 19, 24]. Характер и тяжесть последующих осложнений практически не поддаются прогнозу. Осложнения в виде перфораций, кровотечений и реже непроходимости, требующие оперативного лечения, возникают редко, в 2–3% случаев [17, 18, 19, 20].
В медицинской литературе описано, что при множественных ИТ (МИТ) имеется некоторый интервал времени, в течение которого развиваются скрытые повреждения стенок желудка и кишечника [11, 24], поэтому при выявлении нескольких МИТ ряд авторов выступают за проведение скорейшего хирургического вмешательства для их удаления [4, 9, 20, 21].
Материал и методы
Обследовано 23 пациента с ИТ органов брюшной полости, в том числе 14 взрослых (8 мужчин и 6 женщин в возрасте от 19 до 55 лет) и 9 детей (возраст от 1,5 до 11 лет, 6 мальчиков и 3 девочки) и среди которых четверо наблюдалось в различных психдиспансерах. Все они в разное время находились на лечении в ФГБУ ЦКБп УД Президента РФ (Москва)
У 13-ти пациентов имели множественные ИТ ЖКТ и в 10-ти наблюдениях были одиночные ИТ. У 11 пациентов ИТ имели шарообразную форму, у 8-и — цилиндрическую и у 4-х —иную форму. При подозрении на наличие ИТ в ЖКТ всем пациентам была выполнена обзорная рентгенография органов брюшной полости, при которой определялись (в проекции желудка или в тонкой, а иногда уже и в толстой кишке)- сгруппированные , иногда в виде цепочки , или одиночные тени (чаще всего металлической плотности), иногда средней интенсивности шаровидной формы — так называемые безоары желудка, правильной геометрической формы. На обзорной рентгенограмме органов брюшной полости не всегда удавалось точно определить число инородных тел ввиду их плотного прилегания и суперпозиции теней, окончательно его (количество) устанавливали лишь интраоперационно (в нашей практике максимальное количество ИТ в виде шариков составило 22 — у девочки 1,5 лет). После выполнения обзорной рентгенографии органов брюшной полости для оценки пассажа содержимого по ЖКТ и улучшения транзита одиночного инородного тела осуществляли пероральное применение суспензии бариевой взвеси (в расчете 1 пакет сульфата бария на 200 мл — т. е. на 1 стакан теплой воды). Если одиночное ИТ визуализировалось в проекции желудка, в случае его длительного нахождения (без дальнейшего пассажа его по кишечнику), выполняли фиброэзофагогастродуоденоскопию (ФЭГДС). При множественных ИТ бариевую взвесь не использовали в тех ситуациях, когда конгломерат инородных тел находился в проекции желудка или занимал существенный объем. Таким пациентам проводили ФЭГДС с попыткой удаления инородных тел, а в случае неудачи осуществляли оперативное вмешательство. При наличии нескольких инородных тел в кишечнике и отсутствии их естественного пассажа также прибегали к оперативному лечению. Все оперативные вмешательства осуществляли под рентгенологическим контролем с помощью рентгеноскопии органов брюшной полости.
Ультразвуковое исследование (УЗИ) брюшной полости выполнено всем пациентам. В 14-ти наблюдениях удалось диагностировать ИТ желудка, в 9-ти - оказалось вообще неинформативным (не выявила наличие ИТ). В то же время, у 6-ти пациентов с множественными ИТ УЗИ не позволило выявить истинное расположение инородных тел по отношению к какому-то отделу ЖКТ. По-видимому, это было связано с плотным прилеганием инородных тел друг к другу. В ряде наблюдаемых нами сложных случаях, пациентам была проведена мультиспиральная компьютерная томография (МСКТ) органов брюшной полости и органов грудной клетки (п = 12), а также (п = 9) выполнялась МР-томография (МРТ) органов брюшной полости (в том числе у 6-ти — в послеоперационном периоде).
Инородные тела локализовались у 15-ти больных в желудке (рис. 1а, б) и у 8-ми — в кишечнике (рис. 2а, б). ИТ были представлены: металлическими шариками, батарейками для электронных устройств, пуговицами, мелкими монетами (п = 7), чайной ложкой (п = 1), пластмассовыми пуговицами и деталями от игрушек (п = 3), острыми металлическими предметами, в т.ч. иглы, булавки, гвозди, гайки, шурупы, кнопки, заколки (п = 7), безоарами (п = 4).
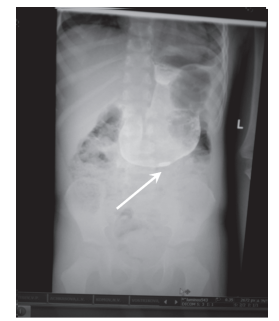
Рис. 1а. Обзорная рентгенография органов брюшной полости (инородное тело – монета – в желудке)
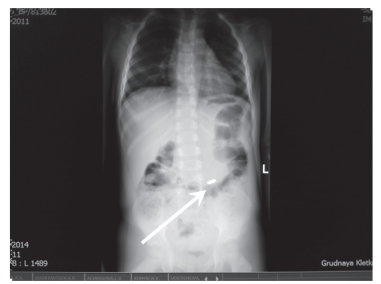
Рис. 1б. Обзорная рентгенография органов брюшной полости (инородное тело – монета – в области проекции тонкой кишки)
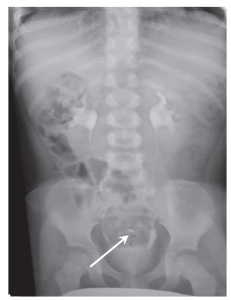
Рис. 2а. Эксреторная урограмма (инородное тело – монета – в проекции петель подвздошной кишки)
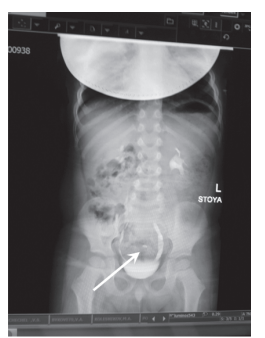
Рис. 2б. Эксреторная урограмма в ортопозиции (сохраняющееся инородное тело – монета – в проекции петель подвздошной кишки)
Результаты и обсуждение
Клинический диагноз основывался прежде всего на сборе жалоб и анамнеза, однако в некоторых случаях, учитывая ранний возраст пациентов, их полноценное изучение было затруднено. В 5-ти наблюдениях даже родители не делали никаких упоминаний о возможности проглатывания ребенком посторонних предметов. У 9-ти пациентов (в том числе у 5-ти детей) жалобы и клинические проявления вообще отсутствовали. В 7 случаях симптоматика была неспецифична (субфебрильная температура, тошнота, рвота, боли) и не позволяла точно определить локализацию проглоченных предметов. В связи с этим, прежде всего, учитывались данные специальных методов исследования, таких как обзорная рентгенография органов грудной клетки и брюшной полости, ультразвуковое исследование, эндоскопические исследования и в ряде случаев МСКТ и МРТ органов брюшной полости. В наших наблюдениях, продолжительность нахождения инородного тела в желудочно-кишечном тракте колебалась от 1,5 часов до двух недель. Чаще всего это срок составлял 2–3 суток.
Решающая роль в диагностике ИТ и выяснения причины их фиксации в тонком кишечнике во всех случаях принадлежала полипозиционному рентгенологическому исследованию и эндоскопии (в ряде случаев с привлечением МСКТ и МРТ). Это объяснялось в тем, что в некоторых случаях при помощи только рентгенографии невозможно было подтвердить наличие инородного тела в ЖКТ, особенно если оно было небольшим и нерентгеноконтрастным.
Продвижение ИТ контролировали рентгенологически через 2–3 дня. Прекращение продвижения ИТ свидетельствовало о возможности развития осложнения — внедрения в стенку органа. Пациентам, нуждающимся в оперативном лечении, во всех случаях повторялось рентгенологическое исследование непосредственно перед операцией.
По результатам нашего исследования, естественным путем вышло 9 инородных тел. В 7 наблюдениях потребовалось удаление инородного тела при помощи эндоскопической аппаратуры. Согласно литературным данным (8, 11, 25), эндоскопический метод удаления инородных тел из верхних отделов желудочно-кишечного тракта является достаточно сложным и вариабельным. Это связано с тем, что технические приемы удаления зависят от их размеров, структуры, формы, локализации, развившихся осложнений, состояния и возраста больного, наличия соответствующих инструментов. Успех эндоскопического удаления инородных тел во многом зависит от правильного выбора метода обезболивания. Местная анестезия не всегда может обеспечить необходимые условия для безопасного удаления остроконечного инородного тела, особенно у детей. В связи с этим, в таких ситуациях целесообразно применять общее обезболивание, так как рвота, срыгивание или непроизвольное движение пациента во время удаления острого предмета могут привести к осложнениям (кровотечение, перфорация).
У 7-ми пациентов при наличии ИТ, проведенная в срочном порядке ЭГДС инородных тел в желудке и двенадцатиперстной кишке не выявила и в этих случаях применялась диагностическая лапароскопия, в ходе которой у 4-х пациентов было выявлено наличие обширного воспалительного инфильтрата в верхнем отделе брюшной полости. Этим пациентам с инородными телами ЖКТ потребовалось оперативное вмешательство. Проводилась лапаротомия, причем в двух случаях были обнаружены перфоративные отверстия в тощей и подвздошной кишке с обширными деструктивными изменениями кишечной стенки, причем инородные тела (общим числом от 4-х до 22-х) диаметром до 6 мм располагались как в просвете кишечника, так и вне его, в инфильтрированном корне брыжейки (рис. 3а, б, в). У двух пациентов в ходе оперативного вмешательства проводились не только удаление ИТ, но и резекция участков тонкой и подвздошной кишок с ушиванием дефектов в стенке двенадцатиперстной кишки и формированием энтеро-энтеро-анастомозов. Послеоперационный период, у трех пациентов осложнялся упорным парезом ЖКТ, у двух – сепсисом и развитием перитонита, причем в этих двух случаях пришлось срочно выполнить релапаротомию. В 4 случаях лапаротомия и гастротомия выполнены по поводу безоаров желудка (два себобезоара, трихобезоар и фитобезоар), причем во всех случаях на рентгенограммах с барием было видно образование, обтекаемое контрастным веществом — дефекта наполнения на стенках желудка нет, опухолевидное образование — подвижное, смещаемое, не сообщающийся со стенкой желудка. При УЗИ (после заполнения желудка водой) в его полости визуализировась гиперэхогенное, овальной формы, дающее за собой акустическую тень и индифферентное к стенке желудка.
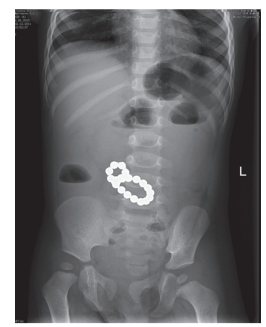
Рис. 3а. Обзорная рентгенография органов брюшной полости (множественные инородные тела ЖКТ)
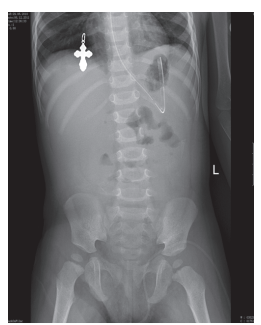
Рис. 3б. Обзорная рентгенография органов брюшной полости после удаления множественных инородных тел
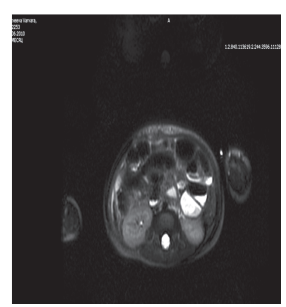
Рис. 3в. МР – томография органов брюшной полости в послеоперационном периоде
У всех наблюдаемых пациентов с ИТ ЖКТ наступило выздоровление, летальных исходов не отмечено.
Необходимо отметить такой факт, что рентгенологическое исследование, МРТ и МСКТ в ряде случаев оказались одними из информативных и доказательных диагностических методов исследования, и являлись основополагающим помощником при дифференциальной диагностике и постановке клинического диагноза
Таким образом, диагностика и лечение больных с подозрением на ИТ верхних отделов пищеварительного тракта должно осуществляться в экстренном порядке и в условиях многопрофильного стационара. Для диагностики ИТ и выяснения причины фиксации необходимо сочетание рентгенологических, ультразвуковых, эндоскопического методов исследования, а при необходимости МРТ и МСКТ.
При инородных телах малых размеров или же если они нерентгеноконтрастны показана ретгеноскопия с применением контрастных веществ. При подозрении на наличие в кишечнике нерентгеноконтрастных предметов целесообразно применить двойное контрастирование. ИТ ЖКТ приводят к тем более серьезному поражению органов брюшной полости, чем продолжительнее период, прошедший с момента их проникновения в ЖКТ.
Любое, выявленное в просвете верхних отделов пищеварительного тракта инородное тело, должно быть, по возможности, извлечено при помощи эзофагогастродуоденоскопии, а при необходимости и с помощью хирургического вмешательства. Ведение пациентов с ИТ пищеварительного тракта требует согласованного взаимодействия врачей разных специальностей: рентгенолог — эндоскопист — хирург. Решение вопроса о диагностике подобных состояний и тактике ведения таких больных нередко оказывается весьма сложным, особенно, если это касается пациентов раннего детского возраста.
Статья поступила 26.12 2014


