Актуальность проблемы
Как известно, уровень самоубийств является важной характеристикой общественного здоровья и считается одним из основных критериев качества жизни. Критическим уровнем суицидов (по данным ВОЗ) считается более 20 случаев на 100 тыс. населения. В Российской Федерации, несмотря на общую положительную динамику последних лет, их частота в ряде регионов превышает критический уровень, а доля регионов со сверхвысоким уровнем суицидов (более 30,0 на 100 тыс. населения) составляет около четверти [1].
По мнению ряда авторов [2–4], психические расстройства являются одной из основных предпосылок суицидального поведения. При этом считается, что оно может иметь место при самых различных психических заболеваниях — невротических и стресс-обусловленных расстройствах [5, 6], аффективной патологии и расстройствах личности [7], алкоголизме и других формах аддикций [8, 9], расстройствах шизофренического спектра [2, 10], органических поражениях головного мозга [11, 12] и т. д.
Подавляющее число ученых-суицидологов считают, что значительная часть таких пациентов, даже после стационарного лечения, нередко совершают повторные суицидальные попытки [2, 13], которые зачастую происходят уже не под влиянием кратковременного аффекта, а достаточно обдуманно, что существенно повышает вероятность завершенного суицида [14].
Для профилактики повторных суицидальных действий наиболее важное значение имеет анализ особенностей течения раннего постсуицидального периода у пациентов с различной психической патологией, а также основных суицидогенных (антисуицидальных) факторов, повышающих (снижающих) риск повторного суицида больными, определяя тем самым адекватность и направленность проводимых профилактических мероприятий [1, 14, 15].
Вместе с тем особенности раннего постсуицидального периода у больных с различной психической патологией, а также характер влияния различных суицидогенных и антисуицидальных факторов на его течение остаются малоизученными. Недостаточно разработанными остаются и меры профилактики повторных суицидальных действий у этой категории пациентов.
Цель исследования: изучить факторы формирования суицидального поведения у пациентов психиатрического стационара.
Материалы и методы исследования
Работа проводилась на базе санкт-петербургского государственного бюджетного учреждения здравоохранения «Психиатрическая больница № 1 имени П. П. Кащенко» и клиники психиатрии ФГБВОУ ВО «Военно-медицинская академия» имени С. М. Кирова в период с 2015 по 2018 г.
Исследование проводилось в три последовательных этапа. На первом этапе осуществлялось изучение 370 архивных историй болезни пациентов: поступивших в психиатрический стационар после совершения ими суицидальной попытки (260 историй болезни) и высказывающих суицидальные мысли перед госпитализацией (110 историй болезни). На втором этапе проводилось комплексное клинико-психопатологическое, экспериментально-психологическое и психометрическое обследование больных с различными психическими расстройствами, совершивших суицидальные попытки (81 человек) и высказывающих суицидальные намерения перед поступлением в психиатрический стационар (80 человек). На третьем этапе анализировались результаты исследования, проводилась статистическая обработка полученных данных, разрабатывались практические рекомендации по профилактике повторных суицидальных действий у пациентов психиатрического стационара.
Исследуемые группы были сходными по половозрастному составу: средний возраст пациентов основных (341 человек) и контрольных (190 человек) групп составил 43,6 ± 17,9 и 44,3 ± 18,0 лет соответственно. Мужчины и женщины в сравниваемых группах были представлены примерно в равном количестве — 176 (51,6 %) мужчин и 165 (48,4 %) женщин в основных (341 человек) и 86 мужчин (45,3 %) и 104 женщины (54,7 %) в контрольных (190 человек) группах соответственно (p > 0,05).
Статистическая обработка данных проводилась с помощью пакета прикладных программ Statistica 10.0 for Windows, Microsoft Exel 2016.
Результаты исследования и их обсуждение
Проведенное исследование показало (табл. 1), что в обеих «архивных» группах (с суицидальными попытками (А1) и суицидальными высказываниями (А2) отмечалось преобладание пациентов, страдающих органическими психическими расстройствами (F01 — F09), причем в группе пациентов с суицидальными высказываниями отмечался более высокий процент таких лиц, чем в группе больных с суицидальными попытками (37,3 и 26,5 % соответственно, p < 0,05).
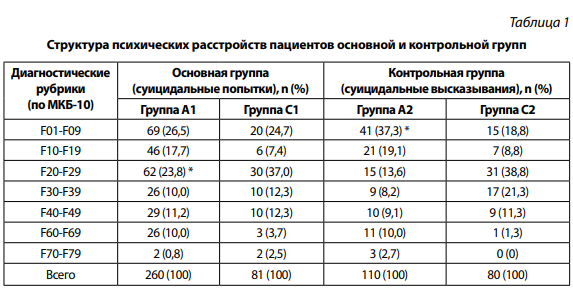
Примечание: группы А1 и А2 — по анализу архивных историй болезни пациентов с суицидальными попытками (А1) и суицидальными высказываниями (А2); группы С1 и С2 — по результатам обследования больных с суицидальными попытками (С1) и суицидальными высказываниями (С2) в стационарных условиях. *Статистически достоверные различия между группами А1 и А2 (p < 0,05).
Второе по представленности место занимали расстройства шизофренического спектра (F20 — F29) с более высоким числом таких пациентов в группе больных с суицидальными попытками (23,8 %), чем в группе больных с суицидальными высказываниями (13,6 %), p < 0,05. Минимальную представленность в обеих группах занимали пациенты с умственной отсталостью (0,8 и 2,7 % соответственно, p > 0,05). В связи с малочисленностью в данном исследовании лиц, страдающих умственной отсталостью, и исключительно демонстративно-шантажным характером их суицидального поведения эта категория пациентов в дальнейшем исключалась из углубленного рассмотрения.
Группа больных, злоупотребляющих алкоголем и другими ПАВ, занимала третье место среди совершивших попытки суицида и среди пациентов с суицидальными высказываниями (17,7 и 19,1 % соответственно, p > 0,05). Пациенты с расстройствами личности, аффективными нарушениями, а также невротическими, связанными со стрессом и соматоформными расстройствами, составили близкие по численности группы (8,2–11,2 %).
Структура психических расстройств у пациентов основной и контрольной групп, обследованных в условиях стационара, была относительно равномерной (p > 0,05). Как в основной (суицидальные попытки), так и в контрольной (суицидальные высказывания) группе преобладали пациенты, страдающие расстройствами шизофренического спектра (37,0 и 38,8 % соответственно). Наименьшая представленность в обеих группах отмечалась у пациентов с легкой умственной отсталостью (2,5 и 0 % соответственно). При этом у больных с суицидальными попытками несколько чаще встречались диагнозы органического расстройства, чем у пациентов с суицидальными высказываниями (24,7 и 18,8 % соответственно, p > 0,05). В свою очередь, среди пациентов с суицидальными высказываниями было больше больных с аффективными расстройствами по сравнению с группой пациентов, совершивших суицидальные попытки (21,3 и 12,3 % соответственно, p > 0,05). Несколько чаще в основной группе больных (С1), по сравнению с контрольной группой (С2), встречались пациенты с расстройствами личности (3,7 и 1,3 % соответственно, p > 0,05).
Выраженность суицидальных интенций у пациентов оценивалась по шкале Пирса (ШСИП). Оценка производилась у пациентов с суицидальными попытками (С1), обследованных в стационарных условиях (81 человек), однократно на протяжении раннего постсуицидального периода. Все пациенты были разделены на три подгруппы: с высоким, средним и низким уровнем суицидальных интенций (рисунок).

Рисунок. Уровень суицидальных интенций у пациентов основной (С1) группы
В целом у больных, обследованных в условиях стационара, наиболее часто встречался средний и высокий уровни суицидальных интенций. Низкий уровень суицидальных интенций преобладал у пациентов с невротическими, связанными со стрессом и соматоформными расстройствами (60,0 %), а также у пациентов с умственной отсталостью (100,0 %). Преобладание среднего уровня суицидальных интенций отмечалось у лиц, страдающих алкогольной зависимостью (66,7 %) и органическими психическими расстройствами (55,0 %). Высокий уровень — у пациентов с расстройствами личности (66,7 %), аффективными расстройствами (60,0 %), расстройствами шизофренического спектра (50,0 %).
Обследование по Колумбийской шкале оценки тяжести суицида (С-SSRS) у данной категории показало, что у 50,0 % из них отмечались наиболее тяжелые суицидальные идеи с конкретным планом их реализации. В основном такие идеи имели место у больных с расстройствами личности (100,0 %), а также у пациентов, страдающих органическими психическими расстройствами (50,0 %). Значительно реже такой тип суицидальных идей был представлен у больных, страдающих алкогольной зависимостью (16,7 %).
Актуальные суицидные идеи, включающие лишь некоторое намерение действовать (без конкретного плана их реализации), в основном имели место у пациентов с аффективными расстройствами (70,0 %) и отсутствовали у больных, страдающих расстройствами личности. Другие типы суицидальных идей (в изолированном виде) встречались редко.
Характеризуя кратность и длительность суицидальных идей, следует отметить, что наибольшая частота (4,3 ± 0,6 балла) и продолжительность (3,7 ± 0,6 балла) их выявлялась у пациентов с расстройствами личности. Суицидальные мысли у данной категории больных в среднем возникали каждый день или почти каждый день и длились достаточно долго. Также довольно высокая частота суицидальных идей (3,4 ± 1,8 балла) отмечалась у больных с аффективными (депрессивными) расстройствами. Суицидальные идеи у данной группы пациентов возникали в среднем 2–5 раз в неделю. Вместе с тем такие больные испытывали наибольшие затруднения при попытках «самостоятельно контролировать» суицидальные мысли (контролируемость 3,1 ± 1,9 балла), в отличие от лиц, страдающих алкоголизмом, у которых степень контроля была самой низкой (контролируемость 0 баллов). Роль сдерживающих факторов оказалась статистически значимой во всех группах, однако «основания суицидальных идей» (по шкале GAFS) наиболее весомыми были у пациентов с аффективными расстройствами (3,7 ± 1,4 балла).
Основные фак торы, влияющие на риск реализации суицида у больных психиатрического профиля, были разделены на биологические, психопатологические, личностно-психологические и социальные. Отдельно также изучалось влияние религиозного фактора на течение раннего постсуицидального периода.
В связи с тем что психопатологически отягощенная наследственность является одним из основных биологических факторов, способствующих формированию суицидального поведения, ее изучению было уделено особое внимание. Результаты проведенного анализа показали, что как по данным изучения архивных историй болезни, так и по результатам стационарного обследования пациентов наиболее часто отмечалась наследственность, отягощенная алкоголизмом (25,4 и 25,9 % соответственно), реже — психическими заболеваниями (15, 4 и 11,1 % соответственно) и еще реже — суицидами (7,7 и 9,9 % соответственно).
Анализ влияния психопатологических факторов также проводился по результатам изучения архивных историй болезни и обследования пациентов в условиях психиатрического стационара. При этом особое внимание уделялось таким суицидогенным факторам, как наличие и выраженность депрессии.
У пациентов основной группы (после суицидальных попыток) чаще, чем в контрольной (с суицидальными высказываниями), определялось легкое депрессивное расстройство (33,3 и 30,0 % соответственно, p > 0,05) и депрессивное расстройство крайней степени тяжести (12,3 и 7,5 % соответственно, p > 0,05). В то время как депрессивное расстройство средней степени тяжести (29,6 и 40,0 % соответственно, p > 0,05) и тяжелое депрессивное расстройство (13,6 и 21,3 % соответственно, p > 0,05) отмечались реже в основной группе, чем в контрольной. Дереализация и деперсонализация чаще выявлялась в контрольной группе, чем в основной (11,3 и 7,4 % соответственно, p > 0,05). Обсессивно-компульсивная симптоматика наблюдалась в единичных случаях. Редко отмечались также суточные колебания настроения, в целом выявлявшиеся лишь у 5,0 % пациентов основной и 10,0 % пациентов контрольной группы. Средний балл выраженности депрессивной симптоматики оказался практически одинаков в группе пациентов с суицидальными попытками (15,0 ± 6,6) и суицидальными высказываниями (15,4 ± 5,2). Обращает внимание значительное количество пациентов, у которых отмечались параноидальные симптомы (44,4 и 40,0 % соответственно, p > 0,05), что подтверждает важную роль депрессивно-параноидной симптоматики в формировании суицидального поведения.
При анализе личностно-психологических факторов установлено, что у пациентов, совершивших суицидальные попытки, преобладали ригидность (32,1 %), замкнутость (30,9 %), возбудимость (25,9 %) и сензитивность (24,7 %), а в группе больных с суицидальными высказываниями — замкнутость (40,0 %), сензитивность (20,0 %), тревожность (18,6 %) и возбудимость (17,5 %). Наиболее редко отмечались гипертимные личностные особенности — 6,2 и 5,0 % соответственно. В целом достоверные различия имели место лишь в преобладании у пациентов, совершивших суицидальные попытки, ригидности (32,1 и 15,0 % соответственно, р < 0,05). В то же время более высокий уровень личностной тревожности отмечался в группе пациентов c cуицидальными высказываниями, хотя различия в данном случае и не достигли достоверного уровня, но были близки к нему (18,6 и 8,6 % соответственно, p = 0,06).
В рамках проведенного исследования проводилась также сравнительная оценка социального функционирования пациентов. Оценка социального функционирования пациентов с суицидальными попытками (группа С1) и суицидальными высказываниями (группа С2) по шкале GAFS представлена в табл. 2.
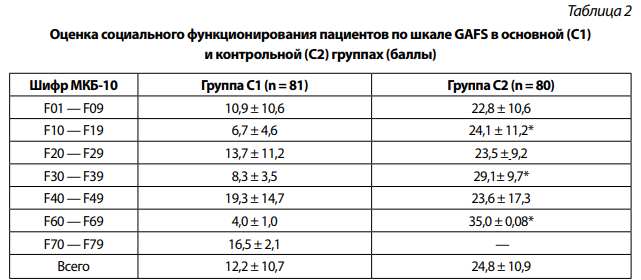
*Достоверность различий, p < 0,05.
С целью выявления взаимосвязей различных факторов, играющих роль в формировании суицидального поведения, был проведен корреляционный анализ основных показателей социального функционирования обследованных пациентов. При этом установлено, что в группе пациентов с суицидальными попытками отрицательная корреляция отмечалась между «основаниями суицидальных идей» (С-SSRS) и «социальным функционированием» (GAFS) пациентов в раннем постсуицидальном периоде (r = –0,437), «частотой суицидальных идей» (С-SSRS) и «общим отношением к жизни» (шкала «Оценка уровня социальной адаптации») в раннем постсуициде (r = –0,431), «продолжительностью суицидальных идей» (С-SSRS) и «общим отношением к жизни» по шкале «Оценка уровня социальной адаптации» (r = –0,470).
В группах пациентов с суицидальными попытками (С1) и суицидальными высказываниями (С2) отмечалась отрицательная корреляция между «общим уровнем социальной адаптации» (шкала «Оценка уровня социальной адаптации») и длительностью психического заболевания (r = –0,562 — в группе С1, r = –0,438 — в группе С2), межличностными отношениями и длительностью психического заболевания (r = –0,460 — в группе С1, r = –0,411 — в группе С2), «досугом» (шкала «Оценка уровня социальной адаптации») и длительностью психического заболевания (r = –0,517 — в группе С1, r = –0,467 — в группе С2). У больных с суицидальными попытками (С1) выявлена также отрицательная корреляция между длительностью психического заболевания и «трудовой адаптацией» по шкале «Оценка уровня социальной адаптации» (r = –0,452).
В процессе исследования в анализируемых группах выявлена также отрицательная взаимосвязь между длительностью психического расстройства и показателями общего уровня социальной адаптации (установление межличностных контактов, проведение досуга и т. д.). В обеих группах выявлена положительная взаимосвязь частоты, продолжительности и выраженности суицидальных идей с социальной дезадаптацией и нарушением социального функционирования. При этом у пациентов с суицидальными попытками (группа С1) установлена положительная взаимосвязь между длительностью психического заболевания и профессиональной дезадаптацией.
Наряду с вышеизложенным были также изучены особенности влияния религиозного фактора (по данным анкетирования пациентов) на особенности суицидального поведения больных с использованием анкеты «Особенности религиозного мировоззрения». Было установлено, что «воцерковленные» пациенты православного вероисповедания достоверно чаще встречались в группе лиц с суицидальными высказываниями по сравнению с группой больных, совершивших попытки суицида (21,1 и 5,1 % соответственно, р < 0,05). При этом пациенты с суицидальными высказываниями чаще посещали богослужения, чем пациенты, совершившие суицидальные попытки (76,7 и 42,9 % соответственно, р < 0,01). В данной группе больных значимо больше было лиц, активно занимавшихся оккультными практиками (20,5 и 5,3 % соответственно, р < 0,05). Наряду с формальной принадлежностью к православной церкви, у большинства суицидентов отмечался низкий уровень воцерковленности, наличие оккультных интересов и увлечений, причем часть из них являлись адептами деструктивных сект. В целом полученные в исследовании данные подтверждают «антисуицидальное» значение принадлежности пациентов к традиционной (в частности, православной) религии и степени их воцерковленности, а также указывают на негативную роль в этом отношении активных занятий оккультными практиками.
Заключение
Результаты проведенного исследования свидетельствуют о том, что профилактику суицидального поведения следует проводить у всех без исключения пациентов, поступивших в психиатрический стационар с суицидоопасной психической патологией. Крайне важным при этом, наряду со сбором суицидологического анамнеза и проведения скринингового психометрического исследования (шкала депрессии Гамильтона, Колумбийская шкала оценки тяжести суицида, шкала суицидальных интенций Пирса), учитывать личностные особенности пациента, характер течения раннего постсуицидального периода, уровень социального функционирования и тип приспособительного поведения, а также ведущие суицидогенные (отягощенная суицидами наследственность, характерные особенности личности, социальная дезадаптация, участие в деструктивных сектах, оккультных практиках и т. д.), и антисуицидальные (благоприятный анамнез, саногенные особенности личности, достаточный уровень социальной адаптации, наличие поддержки со стороны близких, семьи и родственников, принадлежность к традиционной религии с достаточным уровнем воцерковленности и т. д.) факторы.
КОНФЛИКТ ИНТЕРЕСОВ
Авторы заявляют об отсутствии конфликта интересов.
CONFLICT OF INTEREST
The authors declare no conflict of interest.


