Хронический тубулоинтерстициальный (интерстициальный) нефрит (ХТИН) — хроническое заболевание почек, развивающееся в ответ на длительное воздействие экзо- и/или эндогенных факторов и проявляющееся воспалительными изменениями тубулоинтерстициальной ткани с развитием интерстициального фиброза и тубулярной атрофии с частым развитием хронической почечной недостаточности [4].
ЭПИДЕМИОЛОГИЯ
Вопрос распространенности хронического тубулоинтерстициального нефрита является одним из самых сложных.
Существенные различия в распространенности нефритов микробного и лекарственного генеза в Россиии за рубежом определяются несовершенством технологий выявления и регистрации этой патологии, несогласованностью диагностических критериев, а иногда неспецифичностью клинических проявлений некоторых форм интерстициальных нефритов. По данным ряда центров, при проведении пункционной нефробиопсии ХТИН регистрируется в 1,8–2,5 % случаев.
Однако по данным клинических исследований удельный вес ХТИН выше и колеблется от 4 до 12 %.
При анализе причин хронической интерстициальной патологии почек было показано, что в 63,4 % случаях нефрит развился вследствие хронического лекарственного воздействия (НПВС, анальгетики, фуросемид и др.), в 14,6 % случаях — вследствие бактериального воздействия, в 10,8 % — обструктивного воздействия, в том числе мочекаменной болезни, пиело-ренального рефлюкса, стриктуры мочеточника, аберрантных сосудов, в 3,2 % — вследствие длительного экзогенного токсического воздействия, в 8 % — неясного генеза [4].
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
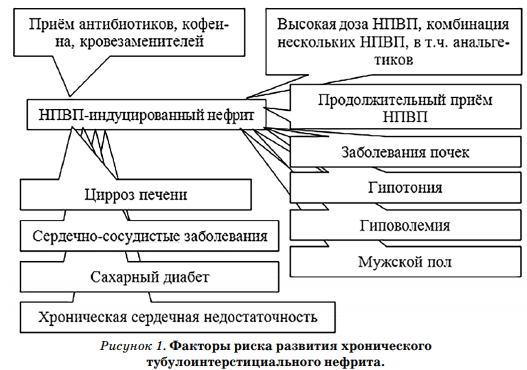
Причинами, приводящими к развитию ХТИН, могут быть инфекционные процессы, вызванные бактериями, вирусами, метаболические нарушения, тяжелые металлы, заболевания с иммунным генезом, неопластические заболевания, радиация, наследственные болезни почек. Крайне редко наблюдаются наследственные формы тубулоинтерстициального нефрита, связанные, в частности, с мутацией генов муцина-1, уромодулина, семейная хроническая интерстициальная нефропатия с гиперурикемией и др. Анальгетики и НПВС являются наиболее частыми причинами развития лекарственного ХТИН. ХТИН лекарственного генеза страдают преимущественно лица старше 40–45 лет. 65 % лиц с анальгетической нефропатией составили лица трудоспособного возраста. Многие исследователи отмечают, что у женщин лекарственная патология почек развивается чаще, что обусловлено более частым применением анальгетиков и НПВС. На рисунке 1 представлены факторы риска, способствующие развитию ХТИН наравне с воздействием причинного фактора [3].
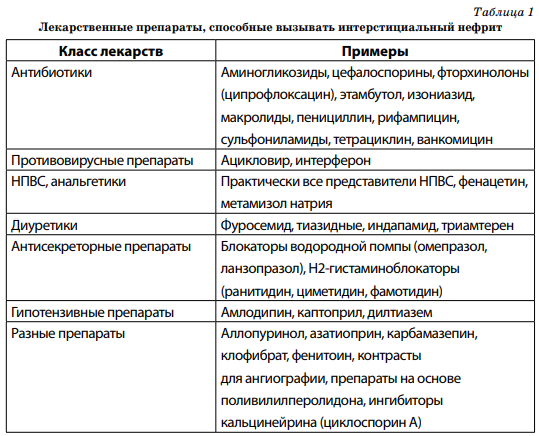
Помимо НПВС и анальгетиков причинами развития ХТИН могут стать и другие препараты. Наиболее часто это антибиотики. Также описаны случаи ХТИН при терапии варфарином, тиазидными диуретиками, индапамидом, месалазином, ранитидином, циметидином (табл. 1).
Нередко хронический тубулоинтерстициальный нефрит представляет собой тубулоинтерстициальный фиброз на фоне рецидивирующих острых тубулоинтерстициальных нефритов, например, вследствие применения анальгетиков и морфологических признаков воспаления увидеть в биоптате не представляется возможным, что у некоторых специалистов вызывает дефиниционные споры. У большинства больных при длительном приеме анальгетиков, НПВС или других препаратов как таковых эпизодов острого тубулоинтерстициального нефрита не наблюдается, постепенно формируется тубулоинтерстициальный фиброз, а в биоптате наблюдаются невыраженные признаки воспаления в виде легкой лимфогистиоцитарной инфильтрации. Монотонное течение без эпизодов ОПП также характерно для поражения почек при сухом синдроме Шегрена [4, 5].
Патологическое воздействие на почку реализуется посредством вазоспастических реакций, прямого тубулотоксического действия, активации коллагенообразования (усиливается синтез коллагена первого типа), цитокиновой активации с сосудистым ремоделированием, стимулированием эпителиально-мезенхимального перехода и атрофией эпителия канальцев.
КЛИНИЧЕСКАЯ КАРТИНА
Клиническая картина ХТИН однотипна и состоит из гипертензионного, мочевого синдромов и синдрома почечной дисфункции. При ХТИН может наблюдаться полиурия, обусловленная нарушением концентрационной способности почек, что можно рассматривать в рамках почечной формы несахарного диабета [6].
Частота гипертензионного синдрома составляет 33,3–60 %, а по некоторым данным повышение систолического артериального давления наблюдается у 81 %, ДАД — у 90,5 % лиц с гистологически верифицированным хроническим интерстициальным нефритом, развившимся на фоне длительного приема анальгетиков.
Хроническая почечная недостаточность развивается у 40–64 % пациентов с лекарственным хроническим тубулоинтерстициальным нефритом [7].
Мочевой синдром представлен гематурией и/или невысокой протеинурией.
При гистологически подтвержденном хроническом тубулоинтерстициальном нефрите гематурия выявляется у 81 % пациентов, протеинурия — у 90,5 %. При постановке диагноза без привлечения нефробиопсии частота протеинурии колеблется от 13 до 40 %.
В моче у больных с лекарственным хроническим тубулоинтерстициальным нефритом нередко наблюдается лейкоцитурия, которая представлена лимфоцитурией и эозинофилурией (60–70 % случаев).
Полиурия встречается в 47,6 % случаев хронического тубулоинтерстициального нефрита вследствие приема НПВС.
Морфологические изменения, характерные для хронического интерстициального нефрита, как правило, не имеют этиологической метки и в большинстве случаев не способствуют установлению причины их развития.
Исключение могут составить интерстициальные изменения при подагре, миеломе, парвовирусной инфекции в случае ее идентификации в ткани биоптата у лиц с иммунодепрессией [8].
Анализ исследований по проблеме морфологической диагностики интерстициальных нефритов показал, что основными проявлениями являются:
- – тубулярная дистрофия и атрофия;
- – фиброз интерстиция;
- – инфильтрация клеточными элементами (лимфоцитами, гистиоцитами, макрофагами, реже эозинофилами и др. клетками);
- – капиллярный склероз;
- – гломерулосклероз;
- – сосочковый кальциноз.
Сосочковый кальциноз является проявлением чаще анальгетической нефропатии и обусловлен капиллярным некрозом или дистрофией сосочковой зоны с последующим фиброзированием и импрегнацией солями кальция. Частота развития колеблется по разным данным от 0,2 до 5,8 %, редко — до 50 %.
Самым ранним поражением при хроническом тубулоинтерстициальном нейрите является капиллярный склероз, затем возникают центральные некрозы сосочков, позже — тубулоинтерстициальный нефрит с корковой атрофией. При этом морфологические изменения на уровне коры возникают в ответ на обструкцию канальцев в некротизированном мозговом слое [4, 9].
ДИАГНОСТИКА
Обязательными методами диагностики являются общий анализ мочи или анализ мочи с помощью тест-полоски и количественные методы оценки мочевого осадка (анализ по Нечипоренко, или Аддису-Каковскому, или Амбурже), а также оценка уровня креатинина крови с определением СКФ, УЗИ почек. Также показано проведение исследований, направленных на исключение других форм почечной патологии, урологической патологии, проявляющейся гематурией (простатит, опухоль предстательной железы, мочевого пузыря, почки, мочекаменная болезнь, нефроптоз, врожденные аномалии верхних мочевых путей обструктивного типа и др.). Важным методом ранней диагностики ХТИН лекарственного генеза является регулярный мониторинг анализа мочи и СКФ.
Больным с синдромом хронической боли, получающим НПВСи/или анальгетики, необходимо оценивать СКФ и мочевой осадок не реже одного раза в год вне зависимости от кратности и дозы принимаемых препаратов.
При постановке диагноза НПВС/анальгетик — ассоциированного ХТИН следует учитывать основные и дополнительные критерии (табл. 2).
При этом обязательно учитывается продолжительность терапии препаратом и рассчитывается примерная суммарная доза приема препарата за весь период его приема [4].

Использование этих критериев не означает, что ХТИН не может развиться в более короткие сроки и при применении меньших суммарных доз препаратов.
Дифференциальный диагноз Дифференциальная диагностика осуществляется посиндромно. Ключевым может явиться мочевой синдром, а также синдром АГ или ХПН. В случае наличия гематурии или протеинурии необходимо исключить ряд заболеваний, проявляющихся данными изменениями мочевого осадка (рис. 2, 3) [1, 2].
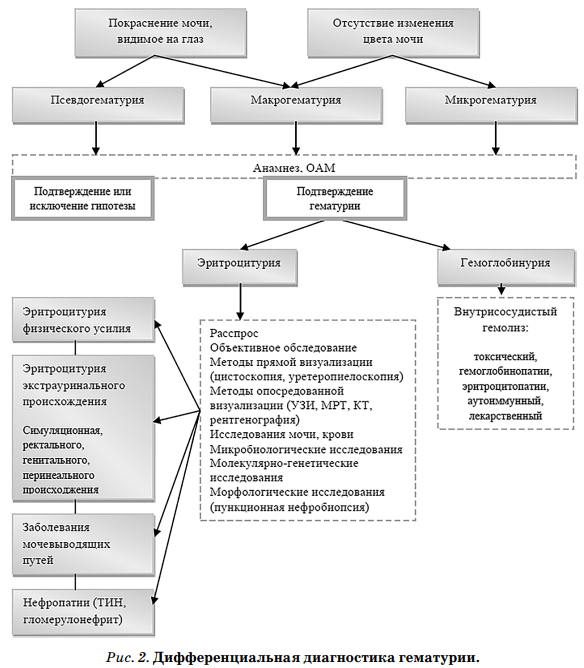
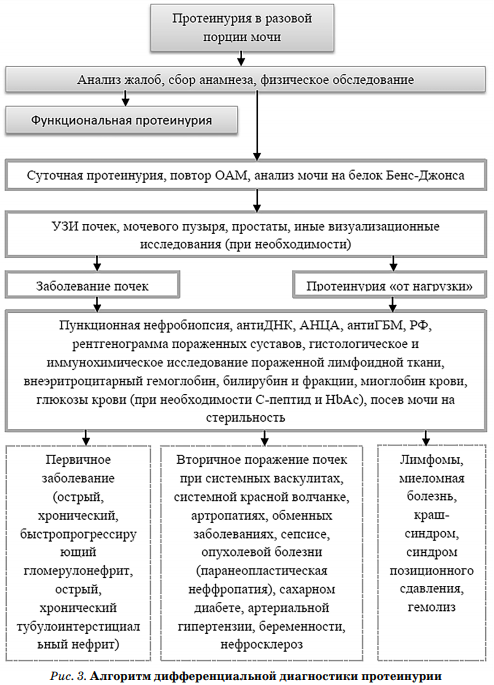
(антиДНК — титр антител к ДНК, АНЦА — титр антител к цитоплазме нейтрофилов, антиГБМ — титр антител к гломерулярной базальной мембране, РФ — ревматоидный фактор, HbAс — гликозилированный гемоглобин).
ЛЕЧЕНИЕ
Больным с хронической болезнью почек 3-й стадии, а также хроническими заболеваниями почек в ассоциации с сердечно-сосудистыми заболеваниями или без терапия НПВС противопоказана, за исключением особых ситуаций (когда польза от применения НПВС превышает вред). В случае их назначения следует избегать более высоких доз, чем те, которые обычно рекомендованы. При хронической болезни почек 4–5-й стадий терапияНПВС противопоказана, за исключением эпизодического приема по неотложным показаниям [4].
Перед началом лечения НПВС и анальгетиками должны быть оценены факторы риска почечного повреждения и почечная функция.
К их числу следует отнести хронические болезни почек, сахарный диабет, артериальную гипертензию, хроническую сердечную недостаточность.
Крайне нежелательно назначать по два и более препарата, обладающих анальгетической и противовоспалительной активностью.
При снижении почечной функции прием НПВС целесообразно прекратить полностью.
Необходимо по возможности установить причинный фактор, длительное воздействие которого вызвало развитие хронического тубулоинтерстициального нефрита, и устранить или ослабить его воздействие на организм.
В частности, отмена НПВП и анальгетиков сопровождается замедлением прогрессирования хронической почечной недостаточности.
В случае известной причины интерстициального нефрита терапия направлена на ее устранение или уменьшение ее влияния на интерстиций.
К этиотропным видам терапии следует отнести отказ от приема анальгетиков, НПВП и других препаратов, вызвавших поражение почек. Следует предположить важную роль блокаторов РААС (ингибиторы АПФ и АРА II) в замедлении прогрессирования почечной недостаточности вследствие антигипертензивного, антифибротического и противовоспалительногодействия. Поскольку наблюдаемые в почечной паренхиме патологические изменения в основном представлены интерстициальным фиброзом, лечение может быть направлено, скорее, на профилактику его развития, а также на замедление темпов почечного ремоделирования (устранение гиперфильтрации, снижение явлений фиброзирования и асептического воспаления, повышение устойчивости тубулярного аппарата к оксидативному стрессу и т. д.). Возможно, в качестве препаратов выбора должны выступать блокаторы РААС-ингибиторы АПФ и АРА II, ренопротективная активность которых доказана при целом ряде хронических ренопаренхиматозных заболеваний. Главным аргументом их потенциальной эффективности при НПВП-нефрите является способность замедлять прогрессирование хронической почечной недостаточности за счет торможения ремоделирования тубулоинтерстициальной ткани, опосредованного активацией РААС.
Терапия ингибиторами АПФ или блокаторами рецепторов к АТ II может рекомендоваться для лечения артериальной гипертензии на фоне хронического тубулоинтерстициального нефрита наравне с бета-блокаторами, диуретиками и блокаторами медленных кальциевых каналов, однако, учитывая ее ренопротективный потенциал, она имеет преимущества перед другими классами. Применение ингибиторов АПФ или блокаторов рецепторов к АТ II у нормотензивных пациентов в субгипотензивных дозах с целью ренопротекции может рекомендоваться с осторожностью, не имеет хорошей доказательной базы и лишь основывается на результатах немногочисленных открытых клинических и экспериментальных исследований.
Необходимо осуществлять коррекцию модифицируемых факторов риска прогрессирования хронической почечной недостаточности и смерти больных (артериальная гипертензия, гипергликемия, дислипидемия, гиперфосфатемия, гиперурикемия), что будет способствовать замедлению прогрессирования хронической почечной недостаточности у больных с хроническим тубулоинтерстициальным нефритом.
Важно помнить о том, что развившаяся хроническая почечная недостаточность вне зависимости от ее происхождения требует коррекции факторов риска ее прогрессирования.
Эта коррекция осуществляется как немедикаментозно (при хронической болезни почек 3–4-й стадии — низкобелковая диета с ограничением приема белка до 0,8 г/кг/сут с возможным добавлением в терапию кетокислот), так и медикаментозно (антигипертензивная, гиполипидемическая, фосфор-связывающая, антигиперпаратиреоидная, антигиперурикемическая и др.).
Терапия глюкокортикоидами при хроническом тубулоинтерстициальном нефрите не проводится, исключение составляют клинические ситуации, при которых показана терапия глюкокортикоидами заболевания, в рамках которого развивается ХТИН.
Терапия диуретиками применяется при развитии олигурии и гипергидратации.
Возможно применение антиагрегантов, улучшающих микроциркуляцию в почках. Данный вид терапии имеет весьма скромную доказательную базу, состоящую преимущественно из открытых клинических исследований и лишь небольшого количества рандомизированных слепых исследований.
Возможно применение в терапии хронического тубулоинтерстициального нефрита препаратов, улучшающих почечную микроциркуляцию (пентоксифиллин, ацетилсалициловая кислота, сулодексид, тиоктовая кислота и др.), что может замедлять темпы прогрессирования хронической почечной недостаточности.
Вероятным позитивным эффектом могут обладать препараты, сделанные на основе простагландинов, обладающие сосудорасширяющими и антиагрегантными свойствами, нивелирующие эффекты НПВП [10].
ТЕЧЕНИЕ И ПРОГНОЗ
У больных с хроническим тубулоинтерстициальным нефритом примерно в половине случаев регистрируется хроническая почечная недостаточность.
Постепенно наблюдается снижение почечной функции с развитием хронической болезни почек 5-й стадии. Прогрессирование хронической почечной недостаточности при хроническом тубулоинтерстициальном нефрите обычно происходит меньшими темпами, чем при хронических гломерулонефритах, однако и методы терапевтического сдерживания при данной патологии весьма ограничены. В случае развития хронической болезни почек 5-й стадии больному осуществляется заместительная почечная терапия в соответствии с общепринятыми подходами.
Поскольку хронический тубулоинтерстициальный нефрит чаще развивается в пожилом и старческом возрасте, при ведении больных необходимо учитывать сопутствующую сердечнососудистую патологию и сахарный диабет, часто наблюдаемые у пациентов этой возрастной группы.


